Один из основных методов диагностики при жалобах на аритмию, сердцебиения, тахикардии, перебои, пропуски в работе сердца – различные варианты электрокардиографической (ЭКГ) диагностики.
Методы ЭКГ-диагностики для аритмологии подразделяются на группы
Электрокардиограмма поверхностная
Методы амбулаторного мониторирования сердечного ритма
Чреспищеводная ЭКГ и Чреспищеводная Электрокардиостимуляция Правого Предсердия (ЧПЭСП)
Инвазивное ЭлектроФизиологическое Исследование (ИЭФИ)
Методы ЭКГ-диагностики для аритмологии подразделяются на группы
Все методы ЭКГ-диагностики по степени участия, вовлеченности в выполнение исследования пациента и врача подразделяются на «пассивные» (т.е. от пациента не требуется активных действий, например, надо просто лежать неподвижно) и «активные» (например, от пациента требуется активность ходить, бегать, а врач –активно стимулирует сердце).
По методу проведения исследования относительно способа получения сигналов сердца, которые потом трансформируются в ЭКГ-сигнал, подразделение методов на:
- Не инвазивные методы ЭКГ-диагностики (не нарушают целостность тела, регистрируя сигналы снаружи тела пациента):
- Амбулаторное мониторирование сердечного ритма:
- внутрибольничное (внутригоспитальное) ЭКГ-мониторирование (прикроватный или дистанционный мониторинг);
- стандартный метод холтеровского мониторирования ЭКГ;
- регистраторы событий (событийные регистраторы, event recorders) с непостоянной и постоянной записью;
- накладные адгезивные ЭКГ мониторы (patch-monitors);
- наружные и имплантируемые петлевые регистраторы (loop recorders);
- дистанционная (домашняя) телеметрия (remote telemetry, mobile cardiac outpatient telemetry);
- ЧресПищеводная ЭлектроСтимуляция Пердсердий (ЧПЭСП);
- Нагрузочные тесты (велоэргометрия, тредмил-тест);
- ЭКГ высокого разрешения;
- Неинвазивное активационное картирование сердца
- Инвазивные методы ЭКГ-диагностики (для регистрации сигнала требуется введение специальных электродов, зондов в сосуды, или регистрация сигнала происходит с использованием имплантированных в тело пациента устройств (например, постоянных ЭКС/ИКД/СРТ) или требует дополнительного введения, например, контрастного вещества (например, при использовании компьютерной томографии первично неинвазивного метода лучевой диагностики):
- Инвазивное электрофизиологическое исследование;
- Компьютерное моделирование электрической активности сердца;
- Электроанатомическое интраоперационное картирование;
- Использование диагностических возможностей постоянных кардиостимуляционных систем ЭКС/ИКД/СRT.
В первичном звене здравоохранения России (в поликлиниках и на фельдшерских пунктах) могут применяться лишь такие методы ЭКГ-диагностики, как регистрация стандартной ЭКГ в 12 отведениях и холтеровское мониторирование ЭКГ. А вот расшифровка, анализ этих исследований происходит в вышестоящих медицинских центрах в которых есть высококвалифицированный персонал. ЭКГ-диагностика с использованием анализа поверхностно регистрируемых электрокардиограмм и записей холтеровского мониторирования ЭКГ разной длительности – очень распространенные методы, широко представлены в любом медицинской учреждении, с любым юридическим и экономическим статусом.
Более сложные неинвазивные методы (например, выполнение специализированных проб, нагрузочных тестов, ЧПЭСП, расшифровка редких паттернов, ЭКГ высокого разрешения и прочие) применяются в кардиологических стационарах, специализированных центрах, оснащенным специальной техникой. Проведение такого достаточно простого электрофизиологического метода, как чреспищеводная электростимуляция предсердий, по-разному переносится пациентами, учитывая первичную необходимость введения специального тонкого электрода через нос/рот пациента в его пищевод до уровня сердца (не являясь инвазивным методом). И требует особых навыков от врача/исследователя.
Инвазивные методы ЭКГ-диагностики применяются для детальной оценки внутренних процессов в миокарде, чтобы получать точные данные для создания и калибровки моделей локализации патологии (что особенно необходимо для диагностики сложных аритмий: позволяет понять механизмы аритмии пациента и планировать ее лечение). Требуют не только дорогостоящего оборудования, но и комплексного подхода в подготовке пациента. Неизбежно сопровождаются различными нюансами, видом дискомфорта пациента, трудностями поиска, интерпретации результатов исследований. Несут определенные риски. Применяются в условиях специализированных аритмологических центров МЗ РФ разного юридического подчинения.
Все методы тем или иным образом дают ценную информацию о работе сердца пациента и задействованы на разных этапах его обследования и лечения разных видов тахиаритмий и жизнеугрожаемых состояний.
Разработаны и активно применяются специальные документы, имеющие официальный вес на территории Российской Федерации: национальные рекомендации по методикам, национальные рекомендации по отдельным нозологиям во всех областях медицины, содержащие указания на необходимость проведения разных ЭКГ-исследований широкой группе пациентов.
Применение разных методов исследования регламентируется не только определенными показаниями, но и техническими возможностями клиники, стоимостью расходных материалов, амортизацией оборудования, общими возможностями клиники.
Качество же исследования, выполненного конкретному пациенту, зачастую зависит не только от применяемого оборудования и расходных материалов, но и от соблюдения правильности и полноты выполнения протокола исследования, самочувствия пациента, его комплаентности, осознанного участия, а так же от опыта и знаний врача-исследователя, его усталости, вовлеченности в свою работу.
Электрокардиограмма поверхностная
Регистрация поверхностного ЭКГ, выполнение холтеровского мониторирования ЭКГ разной длительности и некоторые другие методы обследования (например, регистрация поздних потенциалов) являются неинвазивными, безопасными, хорошо переносятся пациентами. В связи с этим эти исследования могут проводиться рутинно при подозрении на какое-либо нарушения ритма, в диагностике сердцебиений, для объективации жалоб пациента на самые различные состоянии, начиная от перебоев и сердцебиений до головокружений и падений пациента.
Если жалобы частые, постоянные, то в определении их причины может помочь обычная поверхностная ЭКГ, снятая в любом количестве ЭКГ-отведений (1-3-6-12), за любой период жизни пациента.
Но значительно больше информации несут поверхностные ЭКГ, выполненные в 12–ти ЭКГ-отведениях. Особенно зарегистрированные в момент жалоб пациента.
НЮАНС
- Надо помнить известный факт: специалист может иметь собственное мнение, отличающееся от мнения коллег, по любому из вопросов. Даже при анализе одной и той же поверхностной ЭКГ разные врачи могу прийти к разным заключениям (иногда диаметрально противоположным).
- Поэтому пациенту ОЧЕНЬ ВАЖНО сохранять ЭКГ-картинки в любом виде, любых ЭКГ-исследований. И предоставлять на консультацию аритмологу, кардиологу именно ЭКГ-картинки, а не буквенно-цифровое описание исследования.
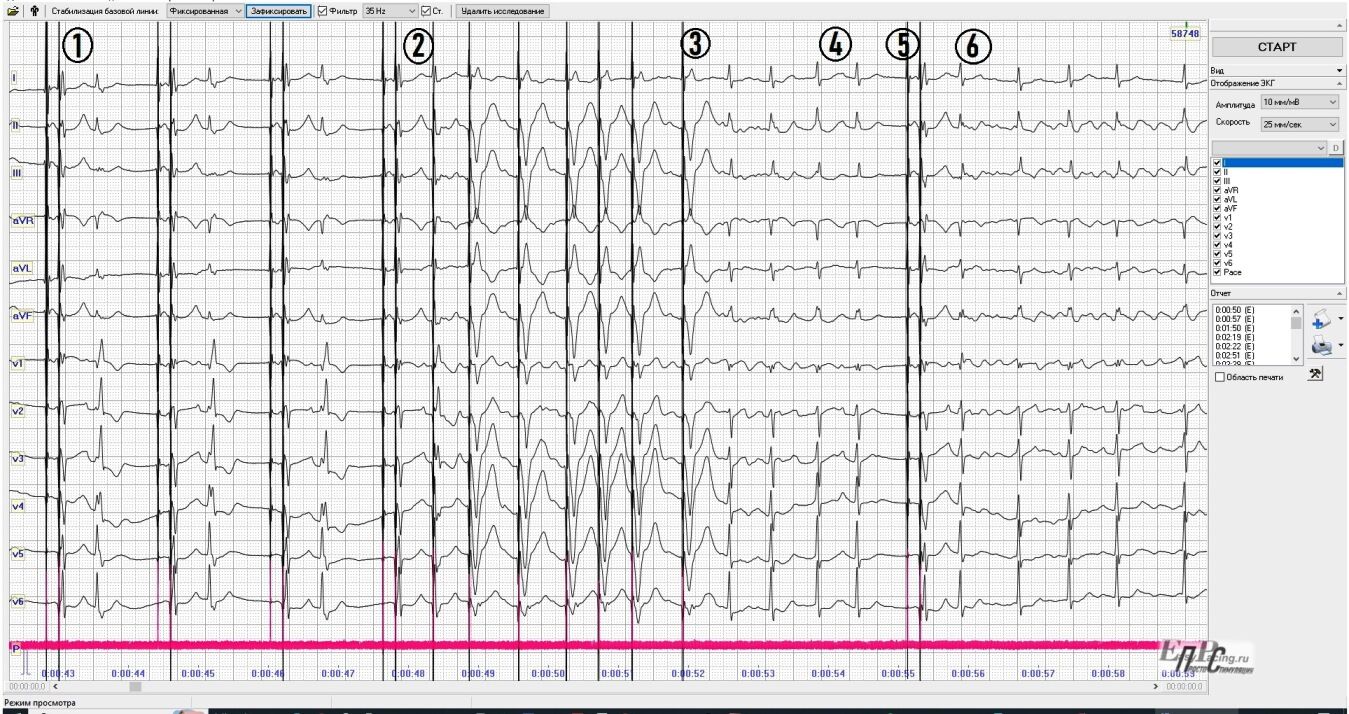
Цифры обозначают момент: 1 – предсердная экстрасистолическая бигеминия (Р-волны хорошо видны в ЭКГ отведениях V1-V2. QRS-комплексы экстрасистол имеют аберрацию по правой ножке п.Гиса.) на фоне работы ЭКС в режиме DDD. Длина АВ-задержки 160 мс.
2 – момент начала пароксизма фибрилляции предсердий. ЭКС начинает распознавать своим предсердным каналом пока некоторые фибриллирующие в предсердиях эктопические сигналы. Проводит некоторые f-волны на желудочки посредством f(р)-синхронизированной желудочковой стимуляции базового режима DDD через длину АВ-задержки 160 мс. На данном этапе ЭКС пока не понимает, что в сердце уже идет тахиаритмия. Мы видим, что ритм сердца на этом участке поддерживается желудочковой стимуляцией на тахикардитических частотах (в среднем – около 100 уд/мин). На этом участке все еще продолжается DDD режим.
3 – момент распознавания кардиостимулятором идущего в сердце пациентки пароксизма фибрилляции предсердий и автоматическое переключение режима стимуляции с исходного DDD на временный DDI (отображение работы запрограммированного алгоритма группы «автоматического переключения режима стимуляции при распознавании наджелудочковых тахиаритмий»). ЭКС перестает проводить f-волны желудочковой стимуляцией потому что теперь ЭКС распознает большую часть фибриллирующих F-волн, а в паттерне DDI режима нет возможности Р-синхронизированной желудочковой стимуляции (тем самым перестает завышать желудочковый ритм сердца). До следующего маркера мы не видим как ЭКС наносит стимулы, т.к. теперь он ждет, когда уредится именно желудочковый ритм сердца ниже запрограммированной частоты стимуляции. И только тогда ЭКС нанесет изолированный желудочковый стимул (demand желудочковая стимуляция режима DDI). Но сейчас эти условия еще не наступили. Поэтому мы не видим стимулов. Видим, что кардиостимулятор хорошо распознает желудочковым каналом все QRS-комплексы фибрилляции предсердий, а они имеют признаки неполной блокады левой ножки П.Гиса.
4 – завершение пароксизма фибрилляции предсердий, но на один сердечный цикл.
5 – стимуляция предсердий через длину запрограммированного интервал стимуляции=1000 мс (соответствует частоте 60 имп./мин) с последующей стимуляцией желудочков через длину АВ-интервала 160 мс (реализация работы временного режима стимуляции DDI).
6 – рецидив пароксизма фибрилляции предсердий после первой предсердной экстрасистолы с продолжением работы в demand алгоритма группы «автоматическое переключение режима стимуляции при распознавании наджелудочковых тахиаритмий». ЭКС продолжает грамотно распознавать предсердным каналом эктопические крупные f-волны и желудочковые R-волны. Частота желудочкового ритма на данном участке около 86 уд/мин, что выше запрограммированной частоты стимуляции (поэтому ЭКС не наносит сейчас никакие стимулы).
Таким образом: работа ЭКС в базовом режиме стимуляции DDD, Demand на базовой частоте предсердной стимуляции = 60 имп./мин, желудочковой стимуляции через АВ-задержки до 160 мс. Отсутствие нарушений стимулирующей, воспринимающей функций обоих каналов ЭКС. Адекватная реакция устройства на распознанную фибрилляцию предсердий с переключением на работу DDI режима стимуляции алгоритма группы «автоматическое переключение режима стимуляции при распознавании наджелудочковых тахиаритмий».
Методы амбулаторного мониторирования сердечного ритма
В случае преходящих жалоб на аритмию, при наличие у врача подозрений на вероятность пароксизмального, эпизодического, приходящего характера нарушений ритма и проводимости сердца пациента, применяют регистрацию ЭКГ на протяжении различной длительности временных периодов.
Наиболее распространен метод регистрации поверхностной ЭКГ на протяжении от 1–го до 3–х суток методом «Суточного мониторирования ЭКГ» (синонимы – «Холтеровское мониторирование ЭКГ», «мониторирование ЭКГ методом Холтера», просто «Холтер»).
Постоянно развивающаяся современная медицинская промышленность предлагает новые варианты регистрации ЭКГ, доступные к использованию в России. Больше информации можно почерпнуть из статей автора (перейдите по голубым ссылкам названий статей на следующие станицы сайта. Можете скачать статьи в формате PDF).

Позволяет регистрировать сигналы с более высоким разрешением, чем стандартная ЭКГ. Этот метод позволяет регистрировать электрические сигналы от множества отдельных волокон миокарда, выделяя те, что деполяризуются медленнее других:
- очень слабые, низкоамплитудные сигналы в конце комплекса QRS и начале сегмента ST, что указывает на замедленное проведение электрического импульса в миокарде желудочков (так называемые «поздние потенциалы желудочков» – важны для прогноза развития желудочковых тахиаритмий);
- очень слабые, низкоамплитудные сигналы в конце зубца P («поздние потенциалы предсердий», важны для прогноза развития фибрилляции предсердий).
В настоящее время данный метод ЭКГ исследования редко применяется в клинической практике, зачастую – отдельными энтузиастами. Вероятно, пока недооценен практическим здравоохранением. Его ценность понятна скорее в узких научных кругах.
Чреспищеводная ЭКГ и Чреспищеводная Электрокардиостимуляция Правого Предсердия (ЧПЭСП)
Чреспищеводная ЭКГ – метод регистрации ЭКГ-сигналов специальным электродом, вводимым в пищевод для регистрации электрической активности сердца с высокой точностью с дистального полюса электрода, располагающегося на уровне предсердий сердца. ЧПЭКГ помогает распознавать при наличии у пациента на обычной ЭКГ-покоя низкоамплитудных Р-волн любого происхождения, или столь частого ритма, что часть Р-волн прячется внутри или QRS, или на сегменте ST, что сильно затрудняет их обнаружение.
Чреспищеводная Электрокардиостимуляция Правого Предсердия (ЧПЭСП) – активный неинвазивным метод изучения работы сердца через тот же диагностический электрод, располагающийся в пищеводе пациента. Метод дает возможность регистрировать пищеводное ЭКГ-отведение, на котором Р-зубец становится четче виден, что улучшает диагностику патологий сердца. ЧПЭСП позволяет определить базовые электрофизиологические характеристики работы сердца и патологических тахикардий, выявить скрытые нарушения ритма и проводимости, оценить работу сердца под нагрузкой, особенно в случаях, когда обычные тесты невозможны или малоинформативны (например, из-за выраженного ожирения пациента или его физической натренированности), позволяет выявлять скрытые нарушения ритма, синдром WPW, разного рода блокады сердца, а также оценить работу сердца,
Показания для использования данной методики включают не только диагностику, но и лечение пациента:
- Диагностика:
- состояния синусового узла;
- состояния атриовентрикулярного узла;
- дополнительных путей проведения сердца и «плохих» тахикардий/тахиаритмий;
- ишемической болезни сердца (ИБС);
- Лечение :
- купирование пароксизмов macro reentry тахикардий предсердных и/или из АВ-соединения.
Оба метода могут применяться как в амбулаторных, так и стационарных условиях работы медицинского центра. Для проведения ЧПЭСП требуются специальное оснащение кабинета, в т.ч. средствами экстренного вызова реанимационной бригады, применения наружного кардиовертера-дефибриллятора, опыт, знания врача в области электрофизиологии, настороженность и постоянная готовность.
Инвазивное Электрофизиологическое Исследование (ИЭФИ)
Для более глубокого изучения электрофизиологических свойств сердца на всех уровнях проводящей системы сердца, определения причин разного рода аритмий (нарушений ритма сердца), оценки рисков внезапной аритмической смерти пациента и выбора лечения применяют Инвазивное Электрофизиологическое Исследование (ИЭФИ). Данный метод считается «золотым стандартом» для выявления «плохих» тахикардий/тахиаритмий. ИЭФИ как правило становится первым шагом перед выполнения хирургического лечения тахиаритмии пациента (радиочастотной катетерной аблации). Но может быть и отдельным самостоятельным «высокотехнологичным» исследованием пациента.
Выполняется в условиях аритмологического стационара, в стерильных условиях рентген-операционной, оснащенной специальной высокотехнологичной техникой, аппаратами жизнеобеспечения. Предполагает обязательное введение специальных диагностических электродов через сосуды (обычно паховой области) в сердце для стимуляции и записи электрических сигналов. Во время ЭФИ специальная команда аритмологов-электрофизиологов старается активно инициировать/запустить «плохую» тахикардию/тахиаритмию пациента. При условии ее запуска врачи могут изучить ее происхождение, расположение источника тахикардий (кругов reentry) не только в конкретной анатомической камере сердца (как предсердий, так и желудочков), но и увидеть конкретное место откуда эта тахикардия рождается – на разной глубине миокарда или прямо на поверхности сердца, куда распространяется, проводится, как ведет себя, как перерождается, как прекращается и прочее. Т.е. инвазивное ЭФИ позволяет детально изучить электрическую активность сердца изнутри, идентифицировать механизмы тахиаритмий и определить оптимальный метод лечения, включая радиочастотную абляцию. Все это делает ИЭФИ ключевым методом для точной диагностики и планирования дальнейшего лечения пациента.
Использование диагностических возможностей имплантированных постоянных кардиостимуляционных систем ЭКС/ИКД/СRT
Пациенты с многими имплантированными кардиостимуляционными системами имеют преимущество в плане возможности прижизненной диагностики как ощущаемых ими срывов ритма среда, так и субъективно неощущаемых тахиаритмий. На данный момент большинство импортных систем стимуляции позволяют автоматически регистрировать и сохранять в памяти кардиостимуляторов те или иные тахисистолические нарушения ритма сердца как предсердной, так и желудочковой камер сердца. Причем в виде так называемых «внутрисердечных электрограмм».
Внутрисердечная электрограмма – аналог поверхностной электрокардиограммы, но регистрация сигнала/информации о работе сердца происходит непосредственно с внутренней поверхности сердца, с дистального конца имплантированного сердечного электрода в конкретную камеру сердца пациента (внутрисердечно или эпикардиально): предсердную, правожелудочковую, левожелудочковую. Своеобразная альтернатива записи сигналов камер сердца, которые получают во время выполнения пациенту инвазивного электрофизиологического исследования.
Внутрисердечная электрограмма – один из самых высокотехнологичных методов регистрации сердечной работы в современной кардиологии. Возможность регистрации и качество ее исполнения превращает постоянный имплантированный пациенту кардиостимулятор из простого «ритмоводителя» в мощную диагностическую станцию, работающую в режиме 24/7.
Развитие алгоритмов искусственного интеллекта в программном обеспечении кардиостимуляторов позволяет ЭКС/ИКД/СРТ самостоятельно анализировать внутрисердечную электрограмму в реальном моменте времени, с высокой точностью, что позволяет выявлять не только разного рода тахиаритмии, активировать разного рода лечебные стимуляционные алгоритмы, но и скрытые риски сердечной недостаточности. В ряде случаев – предвосхищать смерть пациента (в устройствах с кардиоверсионной поддержкой (ИКД/ СРТ-Д) грамотное автоматическое распознавание устройством фибрилляции желудочков приводит к моментальному нанесению высокоэнергетического шока в том количестве шоков, которое нужно пациенту, контролируя ритм сердца каждую секунду, что в большинстве случаев и предотвращает смерть пациента).
Но первично кардиостимулятору пациента надо «помочь» – заложить в его электронный мозг правильные команды. Сначала специалист, программирующий кардиостимулятор, должен дать этому ЭКС/ИКД/СРТ соответствующие команды на выполнение записей внутрисердечных электрограмм в электронную «память» устройства, и проконтролировать много дополнительных нюансов. После этого ЭКС/ИКД/СРТ пациента будет автоматически, без вмешательства человека регистрировать внутрисердечную электрограмму и разные сопряженные с ней статистические данные.
При последующем программировании системы стимуляции пациента специалист должен бы не забыть посмотреть сохраненные устройством фрагменты всех внутрисердечных электрограмм, уметь их проанализировать, отсеять артефакты, шумы и принять решение относительно факта наличия у данного пациента пароксизмов фибрилляции и/или трепетания предсердий, уметь распознать желудочковые тахикардии даже в самых обычных кардиостимуляторах.
При наличии соответствующей информации в ЭКС/ИКД/СРТ пациента специалист может определиться со временем возникновения последнего (и не только) пароксизма фибрилляции предсердий (вплоть до даты и часа «срыва ритма»), его длительности. В идеале, должен расспросить пациента о возможных ощущениях в тот период времени, о возможной причине срыва сердечного ритма (был ли какой-либо стресс, большая физическая нагрузка, было ли тогда обострение какие-либо основных заболеваний пациента или может быть пациент что-то праздновал с употреблением спиртных напитков, и т.д.).
Любому специалисту по силам сохранить в формате PDF на флешку и распечатать на обычном принтере полученную из памяти ЭКС/ИКД/СРТ статистическую информацию, фрагменты внутрисердечных электрограмм. Резюмировать – своим заключением, широко описывающем не только техническое состояние электродов и батареи устройства, но и клинические данные пациента.
Большинство специалистов, программирующие имплантированные системы кардиостимуляции как в стационаре, так и амбулаторно, могут дать пациенту и рекомендации по медикаментозному лечению, по возможностям хирургического лечения выявленных нарушений сердечного ритма.
НЮАНС
- Отечественные кардиостимуляционные системы не обладают возможностью автоматической регистрации в память кардиостимулятора внутрисердечных электрограмм, а собираемый и сохраняемый в электронной памяти устройства статистический материал – небольшой и зачатую малоинформативный;
- Большая ответственность за полноту и грамотность выполнения программирования системы кардиостимуляции пациента лежит на специалисте-аритмологе, программирующем ЭКС/ИКД/СРТ на протяжении всех последующих лет жизни пациентом. Поэтому «в интересах пациента» найти «своего» специалиста-аритмолога.
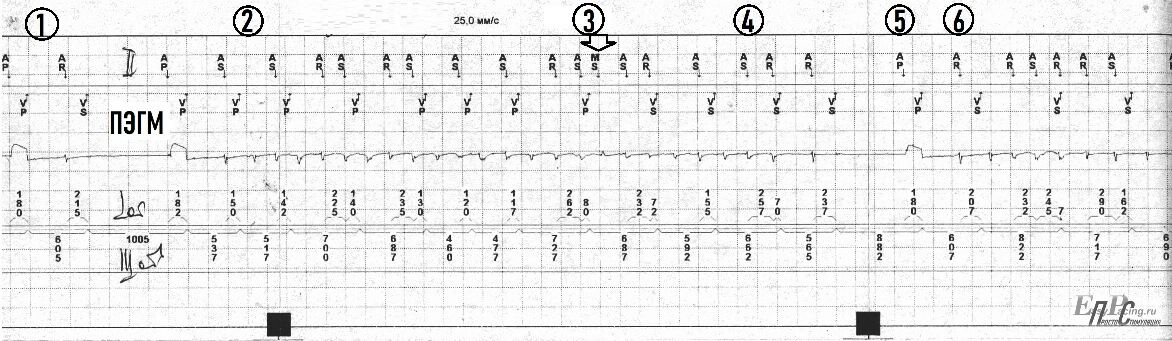
Цифры обозначают момент: 1 – предсердная экстрасистолическая бигеминия (Р-волны хорошо видны в ЭКГ отведениях V1-V2. QRS-комплексы экстрасистол имеют аберрацию по правой ножке п.Гиса.) на фоне работы ЭКС в режиме DDD. Длина АВ-задержки 160 мс.
2 – момент начала пароксизма фибрилляции предсердий. ЭКС начинает распознавать своим предсердным каналом пока некоторые фибриллирующие в предсердиях эктопические сигналы. Проводит некоторые f-волны на желудочки посредством f(р)-синхронизированной желудочковой стимуляции базового режима DDD через длину АВ-задержки 160 мс. На данном этапе ЭКС пока не понимает, что в сердце уже идет тахиаритмия. Мы видим, что ритм сердца на этом участке поддерживается желудочковой стимуляцией на тахикардитических частотах (в среднем – около 100 уд/мин). На этом участке все еще продолжается DDD режим.
3 – момент распознавания кардиостимулятором идущего в сердце пациентки пароксизма фибрилляции предсердий и автоматическое переключение режима стимуляции с исходного DDD на временный DDI (отображение работы запрограммированного алгоритма группы «автоматического переключения режима стимуляции при распознавании наджелудочковых тахиаритмий»). ЭКС перестает проводить f-волны желудочковой стимуляцией потому что теперь ЭКС распознает большую часть фибриллирующих F-волн, а в паттерне DDI режима нет возможности Р-синхронизированной желудочковой стимуляции (тем самым перестает завышать желудочковый ритм сердца). До следующего маркера мы не видим как ЭКС наносит стимулы, т.к. теперь он ждет, когда уредится именно желудочковый ритм сердца ниже запрограммированной частоты стимуляции. И только тогда ЭКС нанесет изолированный желудочковый стимул (demand желудочковая стимуляция режима DDI). Но сейчас эти условия еще не наступили. Поэтому мы не видим стимулов. Видим, что кардиостимулятор хорошо распознает желудочковым каналом все QRS-комплексы фибрилляции предсердий, а они имеют признаки неполной блокады левой ножки пучка Гиса.
4 – завершение пароксизма фибрилляции предсердий, но на один сердечный цикл.
5 – стимуляция предсердий через длину запрограммированного интервал стимуляции=1000 мс (соответствует частоте 60 имп./мин) с последующей стимуляцией желудочков через длину АВ-интервала 160 мс (реализация работы временного режима стимуляции DDI).
6 – рецидив пароксизма фибрилляции предсердий после первой предсердной экстрасистолы с продолжением работы в demand алгоритма группы «автоматическое переключение режима стимуляции при распознавании наджелудочковых тахиаритмий». ЭКС продолжает грамотно распознавать предсердным каналом эктопические крупные f-волны и желудочковые R-волны. Частота желудочкового ритма на данном участке около 86 уд/мин, что выше запрограммированной частоты стимуляции (поэтому ЭКС не наносит сейчас никакие стимулы).
Таким образом: работа ЭКС в базовом режиме стимуляции DDD, Demand на базовой частоте предсердной стимуляции = 60 имп./мин, желудочковой стимуляции через АВ-задержки до 160 мс. Отсутствие нарушений стимулирующей, воспринимающей функций обоих каналов ЭКС. Адекватная реакция устройства на распознанную фибрилляцию предсердий с переключением на работу DDI режима стимуляции алгоритма группы «автоматическое переключение режима стимуляции при распознавании наджелудочковых тахиаритмий».
